Sí, acabar con el Covid es una cuestión de narices. No es broma. Es real. Porque precisamente por la nariz entra el SARS-CoV-2, la pesadilla que comenzó en 2019, con 7 casos en China de una extraña neumonía… Y aún sigue 2 años después, con diferentes “secuelas”, como si de una saga de películas se tratase… Ya vamos por la versión Omicron, con la mayor capacidad hasta el momento de escapar parcialmente del sistema inmune y producir reinfecciones. En total, 579 millones de personas se han infectado, y más de 6 millones han fallecido (aunque la OMS eleva a más del doble las defunciones).
Afortunadamente las vacunas de ARN llegaron un año después, fruto de muchos años de investigación. Ahí está Karikó, con su Princesa de Asturias, compartido con otros investigadores, para recordarnos que no fue “improvisación ni magia” -como sostenían los antivacunas- sino mucho esfuerzo y tesón sostenido, del que solo hemos visto la punta del Iceberg: Las vacunas que nos inyectaron y que nos protegen eficazmente de enfermar gravemente.
Pero no es suficiente. Las vacunas ARN no han logrado parar la replicación del virus, que pasa de una persona a otra, en silencio muchas veces, sin dar la cara, mutando a sus anchas y dando lugar a variantes cada vez menos parecidas al virus original de Wuhan. Y ahí está el problema.
De hecho, las vacunas frente a BA.5 previstas para finales de 2022 probablemente se quedarán obsoletas antes de salir al mercado, porque para entonces habrá una nueva variante y no serán eficaces, como advierten algunos virólogos, entre ellos Luis Enjuanes, del CSIC.
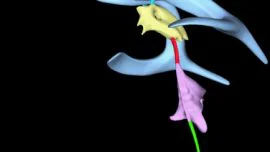
Para que las vacunas impidan que el virus se transmita deberían administrarse por la misma vía que entra este coronavirus: por la nariz. Lo sé de buena tinta, porque sobre este tema ha tratado mi trabajo fin del máster (TFM) en Pandemias, Salud Global y COVID-19 del CSIC, en colaboración con la Universidad Internacional Menéndez Pelayo, coordinado por Margarita del Val. Y en este máster, de casi 2 años, hemos tenido una asignatura sobre vacunas, coordinada por Sonia Zúñiga, experta en coronavirus, en la que han participado varios expertos. Entre ellos Luis Enjuanes.
Personalmente he tenido la suerte de que el TFM me lo dirigiera Sonia Zúñiga, del Centro Nacional de Biotecnologia. Y afortunadamente me ha tocado leer unos cuantos artículos sobre “El futuro de las vacunas frente a coronavirus y otros virus emergentes”.

Y así me he enterado, entre otras muchas cosas, de que “La mayoría de los agentes infecciosos acceden al organismo a través de las superficies mucosas [como la de la nariz, en el caso del SARS-CoV-2] y, por lo tanto, las respuestas inmunitarias de las mucosas funcionan como una primera línea de defensa. Además, estas respuestas inmunitarias se inducen de forma más eficaz mediante la administración de vacunas en su superficie, mientras que las vacunas inyectadas son generalmente malos inductores de la inmunidad de las mucosas[i]. En la actualidad, la gran mayoría de las vacunas que se utilizan, incluidas las dirigidas frente al SARS-CoV-2, se administran mediante inyección intramuscular”, como consta en mi TFM supervisado por Sonia.
Y resulta que ahora mi TFM está “de rabiosa actualidad”, como dice Sonia. El motivo es que la comunidad científica clama por un nuevo esfuerzo internacional para conseguir una vacuna que se administre por vía intranasal, sin pinchazos, para parar la transmisión del virus y evitar así la formación de nuevas variantes.
“Durante el primer año de la pandemia, la evolución significativa del virus fue lenta, pero desde entonces hemos visto una sucesión de importantes variantes preocupantes, con transmisibilidad creciente y evasión inmune, que culminan en los linajes Omicron.

A finales de julio pasado, el editorial de Science Inmunology estuvo dedicado precisamente a este tema: “Durante el primer año de la pandemia, la evolución significativa del virus fue lenta, pero desde entonces hemos visto una sucesión de importantes variantes preocupantes, con transmisibilidad creciente y evasión inmune, que culminan en los linajes Omicron. Con eso, ha habido una caída dramática en la capacidad de las vacunas y las inyecciones de refuerzo para bloquear las infecciones y la transmisión. Ha surgido una importante necesidad clínica para bloquear la cadena de transmisión, prevenir las infecciones recurrentes frecuentes y lograr altos niveles de protección duradera contra enfermedades graves, así como prevenir las secuelas post-agudas de la infección por SARS-CoV-2”, lo que conocemos como Covid persistente, que ahora se denomina infección por SARS-CoV-2 con secuelas post-agudas (PASC). Y estas secuelas ocurren en un 10 a un 30 por ciento de las personas que se han infectado, aunque no hayan tenido síntomas o sean leves. Y sin que haya, en muchos casos, enfermedades previas a la infección que pudieran favorecer esas secuelas.
Y según un artículo aún en revisión del grupo Nature, la reinfección contribuye a riesgos adicionales.
LA INMUNIDAD DE LA MUCOSA NASAL
De ahí la importancia de seguir investigando en la vía de administración intranasal, porque la inmunidad de la mucosa [nasal] juega un papel importante en la defensa contra las primeras etapas de la infección por SARS-CoV-2 al producir una inmunoglobulina denominada IgA secretora, que puede impedir la replicación viral y la diseminación en las vías respiratorias y es más eficiente en la reducción de la excreción de partículas virales. En comparación, en la vacunación intramuscular la excreción de partículas virales es comparativamente mayor y por tanto hay mayor riesgo de transmisión.
Sin embargo, uno de los principales retos en el desarrollo de vacunas intranales es hacer llegar los antígenos a las células presentadoras de antígenos (APCs) que se encuentran en el tracto respiratorio, superando al mismo tiempo la capa de moco de la nariz que atrapa las partículas exógenas y las elimina del organismo. Por lo tanto, el antígeno utilizado en la vacuna debe permanecer en el tracto respiratorio durante un tiempo suficiente para permitir su absorción e inducir respuestas inmunitarias durante mucho tiempo, lo que se consigue mediante los adyuvantes, sustancias que aumenta o modulan la respuesta inmunitaria.
SEGURIDAD

Otra cuestión esencial para el desarrollo de vacunas, incluyendo las intranasales, es la seguridad. Y en el caso de las vacunas por vía nasal es fundamental demostrar que no llegará al cerebro a través del nervio olfatorio que se asoma a la nariz. En el desarrollo de vacunas intranasales para COVID-19, un número creciente de estudios preclínicos ha demostrado sus perfiles de seguridad. Sin embargo, se requiere una observación a largo plazo y más datos clínicos para probar la seguridad de esas vacunas intranasales.
En la actualidad se están desarrollando varios candidatos a vacunas intranasales frente a SARS-CoV-2, aprovechando las plataformas que se han utilizado para las vacunas aprobadas que se administran por vía intramuscular. Éstas incluyen vacunas basadas en vectores virales, vacunas de subunidades proteicas y otras basadas en virus vivos atenuados. Las vacunas intranasales basadas en vectores virales son las que más se están investigando, especialmente las basadas en adenovirus.
Se ha demostrado en modelos animales que las vacunas intranasales pueden inducir fuertes respuestas inmunitarias contra el SARS-CoV-2, incluyendo respuestas inmunitarias en mucosas (sIgA), humorales (IgM e IgG) y celulares, y que pueden proteger a los animales inmunizados contra la enfermedad y la infección con SARS-CoV-2. Estudios preclínicos con vacunas basadas en vectores derivados de adenovirus han mostrado respuestas inmunitarias sistémicas y locales en la mucosa contra el SARS-CoV-2[ii]. Por el contrario, la inmunización por vía intramuscular, como la actual, muestra una eficacia limitada en la reducción de las cargas virales en el tracto respiratorio superior.
Luis Enjuanes, jefe del Laboratorio de Coronavirus del Centro Nacional de Biotecnología del Consejo Superior de Investigaciones Científicas (CNB-CSIC), ha apuntado a ABC que la primera vacuna española intranasal contra el Covid podría estar disponible en 2023. Sin embargo, la financiación puede ser el principal escollo para que llegue al mercado, como ha apuntado en entrevistas recientes a otros medios.
Ha pasado un siglo desde que Cajal dijo que en España investigar es llorar. Y, al parecer, seguimos igual. Tiene narices la cosa…

[i] Neutra, M. R., & Kozlowski, P. A. (2006). Mucosal vaccines: the promise and the challenge. Nature reviews. Immunology, 6(2), 148–158. https://doi.org/10.1038/nri1777
[ii] Wu S, Zhong G, Zhang J, et al. A single dose of an adenovirus-vectored vaccine provides protection against SARS-CoV-2 challenge. Nat Commun. 2020;11(1):4081. https://doi.org/10.1038/s41467-020-17972-1
CienciaSalud